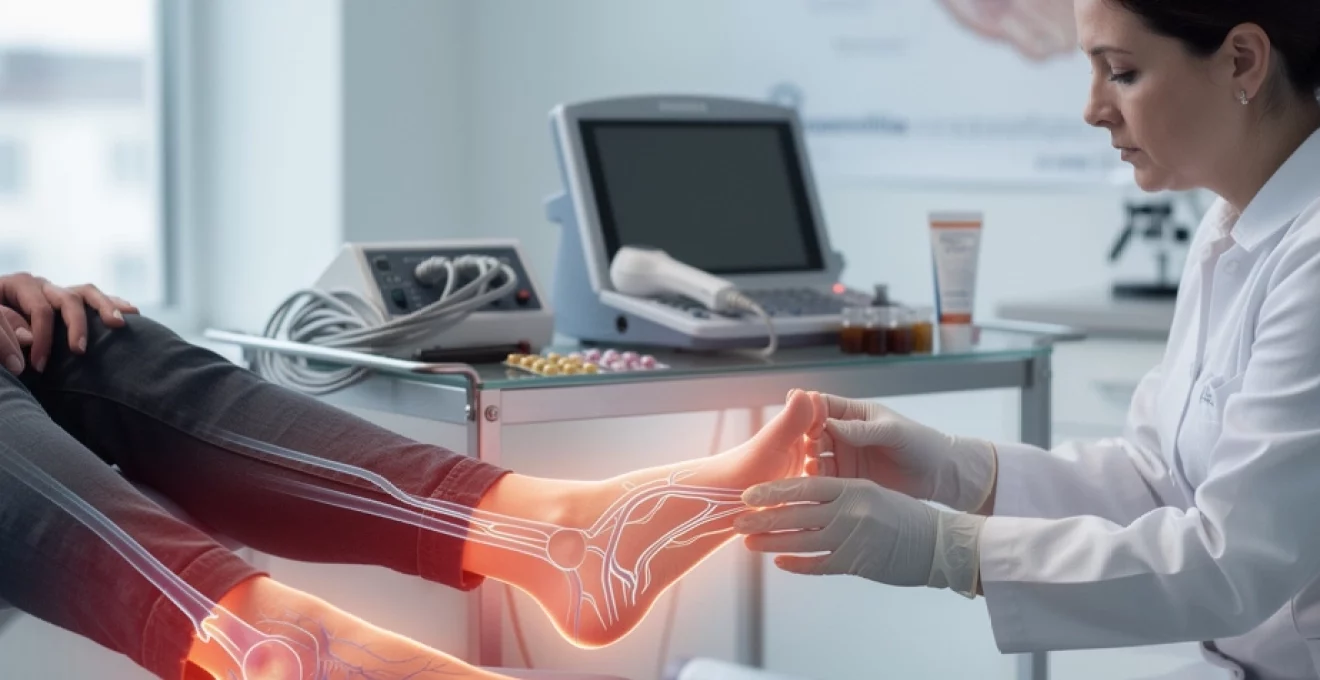
Les sensations de brûlure aux pieds, communément appelées syndrome des pieds brûlants, touchent près de 15% de la population adulte et représentent un motif fréquent de consultation podologique. Cette pathologie, caractérisée par une thermogénèse excessive au niveau plantaire, peut considérablement altérer la qualité de vie des personnes affectées. Les manifestations varient d’un simple inconfort thermique à des douleurs intenses, particulièrement prononcées en position de repos nocturne. Comprendre les mécanismes physiopathologiques sous-jacents s’avère essentiel pour proposer une prise en charge thérapeutique adaptée et efficace.
Physiopathologie de la thermogénèse plantaire excessive
La compréhension des mécanismes responsables de l’hyperthermie plantaire nécessite une approche multidisciplinaire intégrant les aspects vasculaires, neurologiques et endocriniens. Cette complexité explique la diversité des manifestations cliniques observées chez les patients.
Mécanismes de vasodilatation périphérique et syndrome de Grierson-Gopalan
Le syndrome de Grierson-Gopalan, première description médicale des pieds brûlants en 1946, met en évidence le rôle central de la vasodilatation périphérique dans la genèse des symptômes. Cette dilatation excessive des capillaires plantaires provoque une augmentation du flux sanguin local, créant une sensation de chaleur intense. Les terminaisons nerveuses thermosensibles, particulièrement nombreuses au niveau de la voûte plantaire, transmettent alors des signaux nociceptifs au système nerveux central.
La microcirculation plantaire subit des modifications hémodynamiques caractérisées par une perméabilité capillaire accrue et une stase veineuse. Ces phénomènes s’accompagnent d’une libération de médiateurs inflammatoires, notamment les prostaglandines E2 et les cytokines pro-inflammatoires, qui amplifient la réponse douloureuse locale.
Dysfonctionnements du système nerveux sympathique podologique
L’innervation sympathique des pieds joue un rôle crucial dans la régulation thermique locale. Les dysfonctionnements de ce système peuvent entraîner une dérégulation vasomotrice responsable des sensations de brûlure. L’hyperactivité sympathique locale provoque des spasmes vasculaires alternant avec des phases de vasodilatation compensatrice, créant un cercle vicieux inflammatoire.
Les fibres nerveuses C non myélinisées, responsables de la transmission de la douleur thermique, présentent souvent une hypersensibilité dans ce contexte. Cette sensibilisation périphérique explique pourquoi des stimuli normalement indolores peuvent déclencher des sensations de brûlure intense.
Altérations de la microcirculation sanguine métatarsienne
La région métatarsienne concentre une importante densité vasculaire, particulièrement vulnérable aux perturbations circulatoires. Les altérations de la microcirculation se manifestent par une diminution de la compliance vasculaire et une augmentation de la résistance périphérique. Ces modifications hémodynamiques favorisent l’accumulation de métabolites toxiques et la formation d’œdème interstitiel.
L’architecture particulière du réseau capillaire plantaire, avec ses nombreuses anastomoses artério-veineuses, peut subir des modifications structurelles chroniques. Ces remaniements vasculaires contribuent à pérenniser les symptômes et expliquent la résistance de certains cas aux trait
tructurés.
À ce stade, les sensations de pieds échauffés ne sont plus seulement liées à une exposition ponctuelle (chaleur, chaussures serrées), mais deviennent le reflet d’un véritable dérèglement de la microcirculation. C’est ce qui explique que certains patients continuent à ressentir des pieds brûlants même au repos, voire en pleine nuit, alors qu’aucune contrainte mécanique immédiate n’est exercée sur la plante des pieds.
Perturbations hormonales thyroïdiennes et hyperthermie plantaire
Les hormones thyroïdiennes interviennent dans la régulation du métabolisme basal et de la production de chaleur. En cas de dysfonctionnement thyroïdien, même discret, l’équilibre de la thermorégulation périphérique peut être rompu. Une hyperthyroïdie favorise une augmentation globale de la dépense énergétique, avec une vasodilatation cutanée compensatrice qui peut se manifester par des pieds chauds et rouges en fin de journée.
À l’inverse, l’hypothyroïdie s’accompagne classiquement de pieds froids, mais certaines formes subcliniques provoquent une alternance de phases de vasoconstriction et de vasodilatation anarchique. Le réseau vasculaire plantaire, riche en anastomoses artério-veineuses, réagit alors de façon inappropriée aux variations de température ambiante ou à l’effort. Cette instabilité vasomotrice contribue à des épisodes d’hyperthermie plantaire, souvent sous-estimés car attribués à la fatigue ou à l’âge.
Étiologies pathologiques des sensations de brûlure podologique
Si des facteurs mécaniques et environnementaux expliquent une grande partie des cas de pieds échauffés, il ne faut pas négliger les causes médicales sous-jacentes. Certaines pathologies générales, parfois silencieuses, se révèlent justement par ce syndrome des pieds brûlants. Identifier ces étiologies est crucial, car traiter uniquement la douleur plantaire sans corriger la cause expose à une chronicisation des symptômes.
Neuropathie diabétique distale et polyneuropathie sensitive
La neuropathie diabétique distale constitue l’une des causes les plus fréquentes de pieds qui brûlent. On estime qu’environ 50% des personnes diabétiques de longue date présentent une atteinte nerveuse périphérique, souvent débutante au niveau des pieds. Les nerfs sensitifs sont progressivement lésés par l’hyperglycémie chronique, ce qui perturbe la conduction des signaux et entraîne des sensations anormales : brûlures, picotements, décharges électriques.
Dans la polyneuropathie sensitive, les symptômes suivent souvent une répartition dite « en chaussettes », remontant progressivement des orteils vers les jambes. Les épisodes de brûlure plantaire sont typiquement plus marqués la nuit, au repos, lorsque l’attention n’est plus détournée par les activités de la journée. Sans prise en charge, cette atteinte peut évoluer vers une perte de sensibilité, exposant au pied diabétique et à ses complications (ulcérations, infections, retard de cicatrisation).
Carence en vitamines B1, B6, B12 et folates érythropoïétiques
Les vitamines du groupe B jouent un rôle essentiel dans le fonctionnement du système nerveux périphérique et dans la synthèse des globules rouges. Une carence en vitamines B1, B6, B12 ou en folates peut provoquer une polyneuropathie sensitive, se manifestant par des douleurs brûlantes, des fourmillements ou une sensation de pieds « en feu ». Ce tableau est fréquemment observé chez les personnes âgées, les sujets dénutris ou les consommateurs chroniques d’alcool.
Les troubles digestifs (maladie de Crohn, chirurgie bariatrique, maladies coeliaques) ou la prise prolongée de certains médicaments (antiacides, metformine, anticonvulsivants) peuvent également nuire à l’absorption de ces vitamines. Un simple dosage sanguin permet souvent de confirmer le déficit. Une supplémentation adaptée, associée à une correction des facteurs favorisants, améliore progressivement les sensations de brûlure plantaire en quelques semaines, même si la récupération nerveuse complète peut nécessiter plusieurs mois.
Insuffisance veineuse chronique et reflux saphénien
L’insuffisance veineuse chronique représente un autre grand classique des pieds échauffés, surtout en fin de journée. Lorsque les valves des veines des jambes ne remplissent plus correctement leur rôle, le sang a tendance à stagner dans les membres inférieurs. Cette stase entraîne un gonflement (œdème), une sensation de lourdeur et souvent des pieds chauds, parfois décrits comme « brûlants », en particulier chez les personnes restant longtemps debout.
Le reflux saphénien (remontée incomplète du sang dans les veines saphènes) accentue cette congestion veineuse. Les parois vasculaires s’épaississent, la perméabilité augmente et des médiateurs inflammatoires sont libérés dans les tissus environnants. Il en résulte une hyperthermie locale et des douleurs sourdes ou brûlantes de la plante des pieds et des chevilles. Dans ces situations, le simple fait de surélever les jambes ou de porter des bas de compression de classe adaptée réduit nettement l’échauffement plantaire en améliorant le retour veineux.
Hypothyroïdie subclinique et dysrégulation métabolique
L’hypothyroïdie subclinique, forme discrète de dysfonction thyroïdienne souvent découverte lors de bilans sanguins systématiques, peut également contribuer au syndrome des pieds brûlants. Le ralentissement général du métabolisme modifie le tonus vasculaire et perturbe la régulation de la température corporelle. Paradoxalement, certains patients rapportent des épisodes de chaleur intense localisée aux extrémités, alternant avec des phases de froid.
Sur le plan microcirculatoire, cette dysrégulation se traduit par des variations de calibre des artérioles et veinules cutanées, générant tour à tour une sensation de pieds glacés puis échauffés, parfois dans une même journée. Ce « thermostat interne » déréglé peut être comparé à un chauffage central qui se déclenche et s’arrête sans logique apparente. Une normalisation du statut thyroïdien, sous contrôle médical, s’accompagne souvent d’une atténuation progressive de ces symptômes thermiques plantaires.
Effets iatrogènes des antidépresseurs tricycliques et anticonvulsivants
Certaines molécules médicamenteuses peuvent, paradoxalement, déclencher ou aggraver des sensations de brûlure podologique. C’est le cas de quelques antidépresseurs tricycliques, d’anticonvulsivants, de chimiothérapies ou encore de traitements antirétroviraux. Ces médicaments exercent parfois une toxicité sur les fibres nerveuses sensitives, induisant une neuropathie périphérique à l’origine de pieds brûlants.
La difficulté réside dans le fait que ces traitements sont souvent indispensables pour contrôler une pathologie sous-jacente (dépression sévère, épilepsie, cancer, infection VIH). L’objectif n’est donc pas de les interrompre brutalement, mais d’en discuter avec le médecin prescripteur. Un ajustement de la posologie, un changement de molécule ou l’introduction de traitements adjuvants (vitamines neurotropes, médicaments antalgique neuropathiques) permettent fréquemment de réduire l’intensité des brûlures plantaires tout en maintenant l’efficacité du traitement principal.
Facteurs environnementaux et comportementaux aggravants
Au-delà des pathologies identifiées, certains facteurs du quotidien peuvent déclencher ou majorer les épisodes de pieds échauffés. Il s’agit notamment du port de chaussures trop serrées ou fabriquées dans des matériaux synthétiques peu respirants, de chaussettes épaisses retenant l’humidité, ou encore d’une exposition prolongée à la chaleur (chauffage par le sol, plancher chauffant, bains très chauds). Vous avez déjà remarqué que vos pieds semblent « bouillir » après une journée entière dans des chaussures fermées? Ce n’est pas un hasard.
La station debout prolongée, le surpoids, la sédentarité et la consommation d’alcool ou de tabac constituent également des facteurs aggravants. Ils perturbent la microcirculation, favorisent la stase veineuse et augmentent la production locale de chaleur. Sur le plan comportemental, l’absence de pauses pour délacer les chaussures, surélever les jambes ou simplement faire quelques pas pieds nus entretient la surchauffe plantaire. À l’inverse, des gestes simples – choisir des chaussures adaptées, privilégier les matières naturelles, espacer les périodes de station debout – peuvent considérablement réduire l’intensité des symptômes.
Protocoles diagnostiques différentiels spécialisés
Face à des pieds échauffés persistants, la démarche médicale consiste à distinguer une cause bénigne (facteurs mécaniques, environnementaux) d’une étiologie plus sérieuse (neuropathie, insuffisance veineuse, trouble endocrinien). Le diagnostic repose sur l’interrogatoire, l’examen clinique, mais aussi sur des examens complémentaires ciblés. L’objectif est d’orienter votre prise en charge vers le bon spécialiste et le bon traitement, plutôt que de vous contenter de crèmes rafraîchissantes sans agir sur la source du problème.
Électroneuromyographie des nerfs fibulaire et tibial postérieur
L’électroneuromyographie (ENMG) est l’examen de référence pour évaluer l’intégrité des nerfs périphériques. Elle mesure la vitesse de conduction nerveuse et la réponse des muscles à une stimulation électrique contrôlée. Dans le cadre des pieds brûlants, l’ENMG des nerfs fibulaire et tibial postérieur permet de dépister une neuropathie périphérique, qu’elle soit diabétique, carentielle, toxique ou d’origine inconnue.
Concrètement, de petites électrodes sont placées sur la peau, et de faibles impulsions électriques sont délivrées pour analyser la transmission de l’influx nerveux. L’examen, un peu désagréable mais généralement bien toléré, dure de 30 à 60 minutes. Ses résultats orientent le clinicien vers une atteinte axonale (des fibres nerveuses elles-mêmes) ou démyélinisante (de la gaine qui entoure le nerf). Cette distinction est capitale pour adapter la stratégie thérapeutique et évaluer le pronostic de récupération.
Écho-doppler veineux des membres inférieurs
L’écho-Doppler veineux est un examen d’imagerie non invasif qui visualise les veines des jambes et analyse le flux sanguin en temps réel. Il permet de confirmer ou d’infirmer une insuffisance veineuse chronique, de localiser un reflux saphénien et d’évaluer la sévérité de la stase veineuse. Chez les patients se plaignant de pieds chauds, lourds, gonflés en fin de journée, cet examen est particulièrement pertinent.
À l’aide d’une sonde placée sur la peau, le médecin suit le trajet des veines superficielles et profondes tout en appliquant une légère pression. Le Doppler couleur met en évidence la direction et la vitesse du flux sanguin. Cet examen oriente vers la mise en place de bas de compression, de mesures hygiéno-diététiques, ou vers une éventuelle prise en charge plus spécifique (sclérothérapie, chirurgie veineuse) lorsque les symptômes de pieds brûlants sont directement liés à une insuffisance veineuse avancée.
Dosages biochimiques vitaminiques et thyroïdiens
Un simple bilan sanguin peut fournir des informations précieuses sur les causes potentielles des pieds échauffés. Les dosages vitaminiques (B1, B6, B12, folates) permettent de dépister une carence responsable de neuropathie périphérique. Le dosage de la TSH et des hormones thyroïdiennes libres (T3, T4) identifie une hypothyroïdie subclinique ou une hyperthyroïdie pouvant expliquer une dysrégulation de la thermogenèse plantaire.
Selon le contexte clinique, d’autres paramètres seront explorés : glycémie à jeun et hémoglobine glyquée pour le diabète, fonction rénale, bilan hépatique, voire marqueurs inflammatoires. Ces analyses, apparemment routinières, constituent pourtant un pivot du diagnostic différentiel. Elles permettent d’agir à la source – supplémentation vitaminique, équilibrage du diabète, correction d’un trouble thyroïdien – et non plus uniquement sur la douleur ressentie au niveau des pieds.
Thermographie infrarouge plantaire quantitative
Plus récente, la thermographie infrarouge plantaire est une technique d’imagerie qui mesure la température cutanée avec une grande précision. Elle fournit une « carte thermique » des pieds, mettant en évidence les zones d’hyperthermie ou d’hypothermie. Dans le cadre du syndrome des pieds brûlants, cet examen permet d’objectiver l’hyperthermie plantaire excessive souvent décrite par les patients, mais difficile à quantifier lors d’un simple examen clinique.
La thermographie est particulièrement intéressante chez les personnes diabétiques ou présentant une neuropathie, car elle peut révéler des asymétries de température annonciatrices de complications (ulcérations, infection, trouble circulatoire localisé). Utilisée en complément d’autres examens, elle aide à affiner le diagnostic et à suivre l’efficacité des traitements au fil du temps. On peut la comparer à une caméra thermique qui « lit » la souffrance des tissus avant même que des lésions visibles n’apparaissent.
Stratégies thérapeutiques pharmacologiques ciblées
Une fois la cause identifiée ou fortement suspectée, la prise en charge médicamenteuse vise à réduire la douleur, à corriger les anomalies biologiques et à prévenir les complications. Le traitement des pieds échauffés ne se limite donc pas à une crème rafraîchissante appliquée le soir, mais s’inscrit dans une stratégie globale, souvent pluridisciplinaire.
En cas de neuropathie diabétique ou de polyneuropathie sensitive, des médicaments modulant la transmission de la douleur nerveuse (comme certains anticonvulsivants ou antidépresseurs à faible dose) peuvent être prescrits. Ils agissent en diminuant l’hyperexcitabilité des fibres nerveuses responsables des sensations de brûlure. Des topiques locaux à base de capsaïcine ou de lidocaïne peuvent également être utilisés pour atténuer la douleur plantaire, notamment chez les personnes ne tolérant pas les traitements par voie orale.
Lorsque les pieds brûlants sont liés à une insuffisance veineuse, la prise en charge repose sur les veinotoniques oraux (diosmine, flavonoïdes), associés au port de bas de compression. Ces médicaments améliorent le tonus veineux, réduisent la perméabilité capillaire et limitent l’œdème, ce qui se traduit souvent par une diminution de la sensation de chaleur plantaire en fin de journée. Dans les formes carentielles, la supplémentation en vitamines B1, B6, B12 et folates est incontournable et doit être poursuivie sur plusieurs mois pour permettre une régénération nerveuse optimale.
Enfin, les dysfonctionnements thyroïdiens feront l’objet d’un traitement spécifique (hormones de substitution en cas d’hypothyroïdie, antithyroïdiens de synthèse ou autres approches en cas d’hyperthyroïdie), sous la supervision d’un endocrinologue. Vous l’aurez compris, il n’existe pas de médicament « universel » des pieds brûlants, mais bien une palette de solutions ciblées à adapter à chaque situation clinique.
Approches non médicamenteuses et mesures préventives
Les médicaments ne constituent qu’un volet de la prise en charge. De nombreuses mesures non médicamenteuses, simples à mettre en place au quotidien, permettent de soulager les pieds échauffés et de prévenir la réapparition des symptômes. Elles sont d’autant plus efficaces qu’elles sont appliquées avec régularité, comme une routine de soin destinée à choyer vos pieds au même titre que votre dos ou vos yeux.
Le choix des chaussures est primordial : privilégiez des modèles suffisamment larges, bien ajustés, fabriqués dans des matières respirantes (cuir, tissus techniques ventilés) et dotés d’une semelle amortissante. Évitez les talons trop hauts, les bouts pointus et les matériaux synthétiques qui emprisonnent la chaleur et l’humidité. Des semelles orthopédiques sur mesure peuvent être proposées par un podologue ou un orthésiste pour mieux répartir les pressions et limiter les zones de surchauffe, en particulier en cas de déformation du pied ou de trouble statique.
Au quotidien, quelques habitudes font la différence : bains de pieds tièdes ou frais de 10 à 15 minutes (sans excès pour ne pas fragiliser la peau), alternance chaud/froid modérée pour stimuler la microcirculation, séchage soigneux entre les orteils, application d’une crème hydratante non occlusive. Des exercices de mobilisation (flexion-extension des orteils, rotation des chevilles) associés à une activité physique régulière (marche, natation, vélo) améliorent le retour veineux et réduisent la sensation de pieds brûlants en fin de journée.
Sur le plan hygiéno-diététique, maintenir un poids de forme, limiter la consommation d’alcool et de tabac, et adopter une alimentation riche en vitamines du groupe B et en antioxydants contribue à préserver la santé des nerfs et des vaisseaux. Et si vous vous demandez quand consulter? Dès lors que les sensations de brûlure deviennent quotidiennes, qu’elles perturbent votre sommeil ou s’accompagnent d’engourdissements, de plaies ou de modifications visibles de la peau, un avis médical s’impose. Mieux vaut agir tôt que de laisser ce signal d’alarme plantaire s’installer dans la durée.
