# Stérilet en cuivre avis : avantages, inconvénients et retours d’expérience
Le dispositif intra-utérin au cuivre représente aujourd’hui l’une des solutions contraceptives non hormonales les plus plébiscitées par les femmes souhaitant échapper aux effets des contraceptifs hormonaux. Avec un taux d’efficacité supérieur à 99%, ce petit dispositif en forme de T suscite néanmoins des interrogations légitimes concernant ses impacts réels sur la vie quotidienne des femmes qui le portent. Entre les promesses d’une contraception sans contrainte et les témoignages évoquant des règles hémorragiques ou des douleurs pelviennes, comment distinguer les faits avérés des craintes infondées ? Les données scientifiques récentes permettent désormais d’établir un bilan objectif de cette méthode contraceptive, en s’appuyant sur des études cliniques rigoureuses et des retours d’expérience documentés auprès de milliers de patientes.
Dispositif intra-utérin au cuivre : composition et mécanisme d’action contraceptive
Le dispositif intra-utérin au cuivre, communément appelé stérilet cuivre, constitue un système contraceptif réversible de longue durée appartenant à la catégorie des LARC (Long Acting Reversible Contraception). Cette méthode se distingue par son mécanisme d’action purement mécanique et chimique, sans intervention hormonale dans le système endocrinien. Contrairement aux idées reçues véhiculées par son ancien nom de « stérilet », ce dispositif n’entraîne aucune stérilité définitive et permet un retour immédiat à la fertilité naturelle dès son retrait.
Structure en forme de T et libération ionique du cuivre
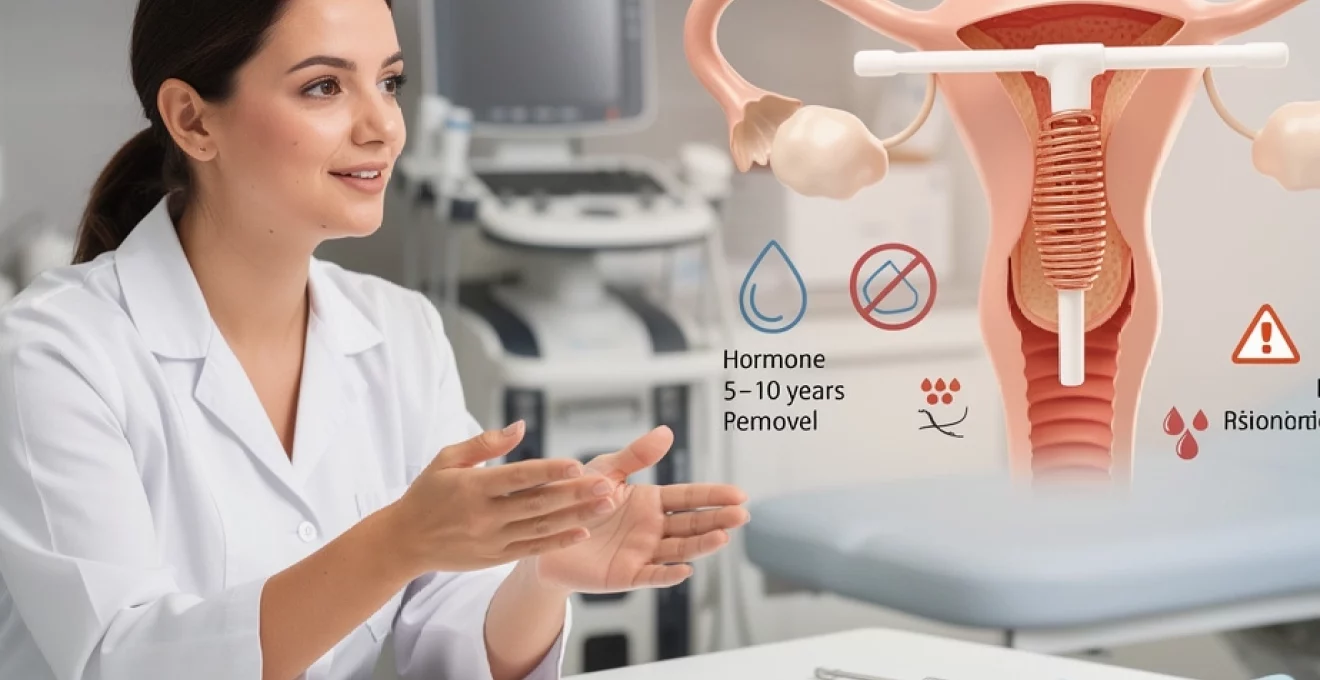
La conception du DIU au cuivre repose sur une armature en polyéthylène mesurant approximativement 3 à 3,5 centimètres de longueur. Les branches horizontales du T présentent une flexibilité calculée pour s’adapter aux variations anatomiques de la cavité utérine tout en minimisant les risques d’expulsion. La tige verticale est enroulée d’un fil de cuivre dont la surface varie généralement entre 250 et 380 mm² selon les modèles commercialisés. Cette surface cuivrée détermine directement l’efficacité contraceptive du dispositif : plus elle est importante, plus la libération d’ions cuivre dans l’environnement utérin sera conséquente. Les modèles actuels comme le TT 380 ou l’UT 380 Standard offrent une surface optimale de 380 mm², considérée comme le standard d’excellence en termes d’efficacité contraceptive.
Effet spermicide et altération de la mobilité des spermatozoïdes
Le cuivre libéré en continu dans la cavité utérine exerce une action spermicide puissante par plusieurs mécanismes biochimiques. Les ions cuivriques modifient radicalement le pH de la glaire cervicale et du fluide utérin, créant un environnement acide hostile à la survie des spermatozoïdes. Cette acidification s’accompagne d’une altération directe des membranes cellulaires des gamètes masculins, provoquant une dégradation de leur flagelle et une perte progressive de leur capacité de déplacement. Les études en microscopie électronique démontrent que les spermatozoïdes exposés aux ions cuivre présentent des anomalies morphologiques sévères en moins de deux heures. Cette action spermicide représente le premier niveau de protection contraceptive, éliminant environ 98% des spermatozoï
ïdes avant même d’atteindre les trompes utérines. Pour les rares spermatozoïdes qui parviendraient à franchir cette première barrière, leur capacité fécondante est fortement compromise par les altérations structurelles induites par le cuivre, ce qui réduit encore la probabilité d’une fécondation effective.
Modification de l’endomètre et prévention de la nidation
Au-delà de son effet direct sur les spermatozoïdes, le stérilet en cuivre induit une réaction inflammatoire localisée au niveau de l’endomètre. Cette inflammation dite « aseptique » se caractérise par une infiltration de cellules immunitaires (macrophages, polynucléaires, lymphocytes) dans la muqueuse utérine, qui rend le milieu défavorable à l’implantation d’un éventuel embryon. En pratique, même si une fécondation survient de façon exceptionnelle, l’œuf fécondé aura beaucoup de difficulté à se nider dans une muqueuse ainsi modifiée.
Les études histologiques montrent un endomètre plus fin, irrégulier, avec des zones d’œdème et de micro-saignements sous DIU cuivre. Ces modifications structurelles perturbent la synchronisation habituelle entre le développement embryonnaire et la fenêtre d’implantation endométriale. Il est donc inexact de qualifier le DIU cuivre de méthode « abortive » au sens strict : son principal mode d’action reste la prévention de la fécondation, la perturbation de la nidation n’intervenant qu’en ultime filet de sécurité.
Durée d’efficacité selon les modèles : TT 380, UT 380 et mona lisa
Tous les dispositifs intra-utérins au cuivre ne se valent pas en termes de durée d’utilisation et de surface cuivrée. Les modèles de référence comme le TT 380 Standard ou l’UT 380 s caractérisent par une surface de 380 mm² de cuivre et une durée d’efficacité officiellement reconnue de 5 à 10 ans selon les recommandations nationales. Certains pays valident sans problème une utilisation jusqu’à 10 ans pour les TT 380 chez les femmes de plus de 30 ans au moment de la pose, le risque de grossesse restant extrêmement faible.
D’autres modèles, tels que la gamme Mona Lisa (par exemple Mona Lisa N, Mona Lisa 10), proposent des variantes « short » pour les utérus de petit volume, souvent privilégiées chez les nullipares. Leur durée d’action se situe en général entre 3 et 5 ans en fonction de la surface de cuivre. En pratique, le choix du modèle (TT 380, UT 380, Mona Lisa, etc.) sera guidé par l’anatomie utérine, l’âge de la patiente, son projet de grossesse à moyen terme et la volonté de privilégier une durée maximale ou un format plus compact.
Efficacité contraceptive et taux de grossesse sous DIU cuivre
Indice de pearl et taux d’échec à 1 an et 5 ans
L’efficacité d’un contraceptif se mesure classiquement à l’aide de l’indice de Pearl, qui estime le nombre de grossesses non désirées sur 100 femmes utilisant la méthode pendant un an. Pour le DIU au cuivre de type 380 mm², l’indice de Pearl se situe autour de 0,6 à 0,8 en usage typique, ce qui signifie que moins d’1 femme sur 100 tombera enceinte au cours de la première année d’utilisation. À 5 ans, les grandes études de cohorte montrent des taux cumulés de grossesse inférieurs à 2 %, confirmant la grande fiabilité de cette méthode à long terme.
Cette performance est d’autant plus notable qu’elle ne dépend pas de la régularité d’une prise quotidienne, contrairement à la pilule. Une fois le DIU correctement positionné, il n’y a plus de marge d’erreur utilisateur, ce qui explique que l’efficacité « théorique » et l’efficacité « pratique » soient quasiment superposables. Pour les femmes recherchant une contraception très fiable sans y penser au quotidien, le stérilet en cuivre se situe clairement parmi les meilleures options disponibles.
Comparaison avec les contraceptifs hormonaux et le stérilet mirena
Comment le DIU cuivre se positionne-t-il face à la pilule ou au stérilet hormonal Mirena (SIU au lévonorgestrel) ? Sur le plan strictement contraceptif, les indices de Pearl sont très proches : autour de 0,5 pour le Mirena et de 0,6–0,8 pour le cuivre, tous deux se classant parmi les méthodes les plus fiables. La grande différence réside dans le profil d’effets secondaires et le mode d’action : les dispositifs hormonaux agissent essentiellement en épaississant la glaire cervicale et en modifiant l’endomètre, avec parfois une inhibition partielle de l’ovulation, tandis que le cuivre agit sans influencer l’axe hormonal.
Par rapport à la pilule oestroprogestative, dont l’efficacité pratique chute autour de 91 % en raison des oublis, le stérilet en cuivre offre une sécurité largement supérieure. En revanche, il ne procure pas les bénéfices thérapeutiques du Mirena sur les règles abondantes, les dysménorrhées sévères ou certaines pathologies (adénomyose, endométriose). Le choix entre DIU cuivre, DIU hormonal et pilule se fait donc moins sur la seule efficacité que sur la tolérance, le profil médical et les attentes de chaque femme vis-à-vis de son cycle.
Facteurs influençant l’efficacité : surface de cuivre et positionnement utérin
Si l’on considère que le stérilet en cuivre est globalement très fiable, certains paramètres peuvent toutefois influencer son efficacité. Le premier est la surface de cuivre : plus elle est importante (250 vs 380 mm²), plus l’effet spermicide est marqué et plus le taux de grossesse est faible. C’est la raison pour laquelle les modèles à 380 mm² sont aujourd’hui considérés comme la référence, notamment chez les femmes jeunes pour lesquelles le risque de grossesse est maximal en cas d’échec.
Le deuxième facteur déterminant est le positionnement correct du DIU dans la cavité utérine, idéalement en position fundique (au sommet de l’utérus). Un dispositif trop bas, proche du col, ou partiellement expulsé, peut voir son efficacité diminuer et doit être repositionné ou remplacé. La forme et l’orientation de l’utérus (antéversé, rétroversé, utérus de petit volume) peuvent également influer sur la stabilité du dispositif, d’où l’importance d’une insertion réalisée par un·e professionnel·le expérimenté·e et d’un contrôle échographique en cas de doute.
Contraception d’urgence : pose dans les 5 jours post-rapport
Un avantage souvent méconnu du DIU cuivre est sa possibilité d’utilisation comme contraception d’urgence. Posé dans les 5 jours suivant un rapport à risque (oubli de pilule, rupture de préservatif, rapport non protégé), il affiche un taux d’échec inférieur à 0,1 %, soit une efficacité supérieure à celle des pilules du lendemain. Le mécanisme repose alors principalement sur la perturbation de la fécondation et de l’éventuelle implantation dans les jours qui suivent le rapport.
Cette stratégie présente un double intérêt : elle évite une grossesse non désirée immédiate et instaure d’emblée une contraception de longue durée, sans nécessiter d’autre recours ultérieur à la contraception d’urgence. Elle suppose toutefois d’avoir accès rapidement à un·e professionnel·le formé·e à la pose, ce qui n’est pas encore le cas partout. Si vous vous retrouvez dans cette situation, n’hésitez pas à évoquer explicitement la possibilité du DIU cuivre comme alternative aux comprimés d’urgence.
Avantages du stérilet en cuivre pour la patiente
Contraception non hormonale et préservation du cycle menstruel naturel
Le premier atout souvent mis en avant dans les avis sur le stérilet en cuivre est son absence totale d’hormones de synthèse. Contrairement à la pilule, à l’anneau vaginal ou au DIU hormonal, il ne supprime pas l’ovulation et n’aplatit pas les variations naturelles des œstrogènes et de la progestérone. Vous conservez donc un cycle menstruel « physiologique », avec une véritable ovulation, une phase lutéale et des règles correspondant à une desquamation naturelle de l’endomètre.
Pour de nombreuses femmes, cette préservation du rythme hormonal se traduit par un meilleur ressenti de leur corps, une libido plus stable et une réduction des effets secondaires typiques des contraceptifs hormonaux (prise de poids, baisse de désir, troubles de l’humeur, migraines hormonales, etc.). Bien sûr, cela ne signifie pas que le DIU cuivre soit totalement exempt d’effets indésirables, mais ceux-ci ne sont pas liés à une perturbation systémique des hormones sexuelles.
Réversibilité immédiate et retour rapide à la fertilité après retrait
Un autre avantage majeur du stérilet en cuivre réside dans la réversibilité immédiate de son effet contraceptif. Dès que le dispositif est retiré, il n’y a plus de cuivre dans l’utérus et la fertilité redevient celle que vous aviez avant la pose. Contrairement à certaines idées reçues liées au terme « stérilet », il n’y a aucune induction de stérilité définitive. Les grandes études montrent qu’en moyenne, les femmes tombent enceintes dans les mois qui suivent le retrait, avec un délai comparable à celui observé chez des femmes n’ayant jamais utilisé de DIU.
Concrètement, une grossesse peut survenir dès le premier cycle post-retrait si un rapport a lieu pendant la fenêtre de fertilité. Cette caractéristique en fait une bonne option pour celles qui souhaitent une contraception très efficace pendant plusieurs années tout en gardant la possibilité de lancer rapidement un projet de bébé. Si vous envisagez une grossesse à court ou moyen terme, votre professionnel·le de santé pourra adapter le choix du modèle et le moment du retrait.
Durée de protection prolongée de 5 à 10 ans selon les modèles
Le stérilet en cuivre s’inscrit clairement parmi les méthodes dites « longue durée » : une seule pose permet d’être protégée pendant 5, 7 voire 10 ans selon les modèles et les recommandations locales. Cette longévité se traduit par un excellent rapport coût/efficacité : même en tenant compte du prix de la pose, le coût annuel est généralement inférieur à celui d’une pilule remboursée partiellement ou d’autres moyens non remboursés.
Cette durée prolongée est particulièrement appréciable pour les femmes qui ne souhaitent pas multiplier les démarches médicales ou penser à leur contraception au quotidien. C’est un peu l’équivalent d’un « abonnement longue durée » : une fois installé, on l’oublie presque, tout en gardant la possibilité de l’arrêter à tout moment si la situation de vie change. Pour les femmes proches de la ménopause, il est même courant de conserver le DIU jusqu’à l’arrêt spontané des règles, sans remplacement après 48 ans dans de nombreux protocoles.
Absence d’interactions médicamenteuses et compatibilité avec l’allaitement
Parce qu’il n’agit pas via la circulation sanguine, le DIU cuivre n’interagit quasiment pas avec les médicaments que vous pouvez prendre par ailleurs. Les traitements antibiotiques, les antiépileptiques, certains antiviraux ou plantes comme le millepertuis, qui peuvent diminuer l’efficacité de la pilule, n’ont aucun effet sur le pouvoir contraceptif du cuivre in situ. De même, la prise ponctuelle d’anti-inflammatoires ou de corticoïdes ne compromet pas la contraception.
Autre point rassurant : le stérilet en cuivre est parfaitement compatible avec l’allaitement. Il peut être posé quelques semaines après l’accouchement, sans modifier la quantité ni la qualité du lait maternel, et sans risque pour le nourrisson. Pour les jeunes mères qui souhaitent éviter toute exposition hormonale pendant cette période sensible, c’est une option particulièrement intéressante, à condition de respecter les délais de pose post-partum recommandés afin de limiter le risque de perforation.
Inconvénients et effets secondaires du DIU au cuivre
Ménorragies et dysménorrhées accrues post-insertion
Le revers de la médaille avec le stérilet en cuivre, souvent mis en avant dans les avis négatifs, concerne l’impact sur les règles. Dans les mois qui suivent la pose, 60 à 80 % des utilisatrices rapportent des menstruations plus abondantes et/ou plus longues, parfois accompagnées de caillots. En moyenne, le volume de sang perdu augmente de 30 à 50 %, ce qui peut surprendre si l’on sort d’une pilule qui avait tendance à réduire le flux.
Cette hyperménorrhée peut s’accompagner de dysménorrhées (douleurs de règles) plus marquées, liées à l’inflammation locale et aux contractions utérines qui tentent de « tolérer » le corps étranger. Chez la majorité des femmes, ces symptômes s’atténuent après 3 à 6 cycles, le temps que l’utérus s’habitue. Toutefois, chez certaines, les règles demeurent très abondantes et fatigantes, avec un risque d’anémie ferriprive. Dans ce cas, un bilan sanguin (hémoglobine, ferritine) et des mesures adaptées (complémentation en fer, antifibrinolytiques comme l’acide tranexamique, solutions naturelles ou changement de méthode) peuvent être nécessaires.
Spotting intermenstruel et allongement de la phase folliculaire
Outre les règles plus abondantes, certaines patientes décrivent des pertes brunâtres ou rosées entre les cycles, appelées spotting. Ces petits saignements intermenstruels surviennent fréquemment les premiers mois, notamment en fin de cycle ou en période péri-ovulatoire, sous l’effet de la fragilisation de l’endomètre par le DIU cuivre. Bien qu’ils soient le plus souvent bénins, ils peuvent être gênants au quotidien et susciter des inquiétudes.
On observe également, chez certaines femmes, un allongement modéré de la phase folliculaire (la première partie du cycle avant l’ovulation), ce qui se traduit par des cycles un peu plus longs que la normale. Ce phénomène serait lié aux modifications locales de l’endomètre et de la glaire cervicale, sans impact démontré sur la fertilité à long terme. En cas de spotting persistant, de saignements vraiment anarchiques ou très fréquents, une consultation s’impose pour écarter une infection, un polype, un fibrome ou une autre cause organique.
Risque d’expulsion spontanée et de perforation utérine
Comme tout corps étranger placé dans l’utérus, le DIU cuir peut, dans de rares cas, être expulsé ou perforer la paroi utérine. L’expulsion spontanée survient chez environ 2 à 10 % des utilisatrices selon les séries, le plus souvent dans les premiers mois, parfois à l’occasion des règles lorsque le col est légèrement ouvert. Les femmes jeunes, nullipares ou ayant des règles très abondantes semblent légèrement plus exposées à ce risque.
La perforation utérine, beaucoup plus rare (environ 1 à 2,5 cas pour 1 000 poses), peut se produire au moment de l’insertion ou, plus rarement, par migration secondaire. Dans la majorité des cas, elle reste asymptomatique et découverte fortuitement lors d’un contrôle, mais elle peut aussi s’accompagner de douleurs aiguës. Elle impose l’ablation du DIU, le plus souvent par cœlioscopie. Pour limiter ces risques, la pose doit être réalisée par un·e professionnel·le formé·e, et il est recommandé aux patientes de vérifier régulièrement la présence des fils dans le vagin, notamment après les règles.
Complications infectieuses : endométrite et salpingite post-pose
Le port d’un DIU n’est pas en soi une cause d’infection, mais il peut faciliter la remontée de germes depuis le vagin vers l’utérus, surtout dans les premières semaines suivant la pose. Le risque principal est l’endométrite (infection de la muqueuse utérine) ou, plus rarement, la salpingite (infection des trompes), qui peuvent toutes deux avoir des conséquences sur la fertilité si elles ne sont pas traitées rapidement. Les études estiment ce risque à environ 0,5–1 % dans les 3 mois suivant l’insertion.
Les facteurs de risque identifiés sont un âge inférieur à 25 ans, la multiplicité des partenaires, une IST récente ou non dépistée, ou encore une pose réalisée dans de mauvaises conditions d’asepsie. D’où l’importance d’un interrogatoire précis, éventuellement d’un dépistage de Chlamydia ou de gonocoque avant la pose chez les femmes à risque. En cas de douleurs pelviennes intenses, de fièvre, de pertes nauséabondes ou de saignements anormaux, il est impératif de consulter sans délai : un traitement antibiotique précoce permet généralement d’éviter les complications.
Procédure de pose et suivi gynécologique du stérilet cuivre
Consultation préalable et examen pelvien obligatoire
Avant toute pose de stérilet en cuivre, une consultation dédiée est indispensable. Elle permet d’abord de vérifier l’absence de contre-indications : malformation utérine, fibrome déformant la cavité, infection génitale en cours ou récente, saignements inexpliqués, suspicion de grossesse, allergie au cuivre, etc. C’est aussi le moment d’aborder vos antécédents gynécologiques (règles très douloureuses, endométriose connue, SOPK, adénomyose) et vos attentes vis-à-vis de la contraception.
Un examen pelvien est systématiquement réalisé : inspection vulvo-vaginale, examen du col, toucher vaginal pour apprécier la taille, la position et la mobilité de l’utérus. Selon le contexte, une échographie pelvienne peut être prescrite pour mesurer la cavité utérine, repérer d’éventuelles anomalies ou choisir la taille la plus adaptée de DIU (standard ou short). Cette consultation est aussi l’occasion de répondre à vos questions pratiques : douleurs éventuelles, reprise des rapports, utilisation de tampons ou cup, contrôle des fils, etc.
Technique d’insertion par hystérométrie et positionnement fundique
La pose du DIU cuivre est un geste simple mais technique, qui requiert une certaine expérience. Elle peut être réalisée à n’importe quel moment du cycle, même si beaucoup de praticiens privilégient les jours suivant les règles, lorsque le col est légèrement plus ouvert. Après mise en place d’un spéculum et désinfection du col, le professionnel saisit celui-ci avec une pince pour stabiliser l’utérus, puis introduit une sonde graduée, appelée hystéromètre, afin de mesurer la profondeur de la cavité utérine.
Cette mesure permet d’ajuster l’insertion et d’éviter une perforation. Le DIU, préalablement chargé dans un tube d’insertion, est ensuite glissé jusqu’au fond de l’utérus (position fundique), où les branches du T se déploient. Le tube est retiré, les fils sont coupés à 2–3 cm du col, de façon à rester palpables sans dépasser trop bas dans le vagin. L’ensemble de la procédure dure en général moins de 5 minutes. Une explication claire en amont et une bonne communication pendant le geste permettent souvent de réduire considérablement le stress et l’inconfort ressenti.
Gestion de la douleur : anesthésie locale et antispasmodiques
La perception de la douleur lors de la pose varie beaucoup d’une femme à l’autre : certaines ne ressentent qu’une gêne modérée, d’autres décrivent des crampes intenses mais brèves, comparables à des douleurs de règles. Pour limiter cet inconfort, plusieurs stratégies peuvent être mises en place. La prise d’un antalgique ou d’un anti-inflammatoire environ une heure avant le rendez-vous est souvent proposée, de même qu’un antispasmodique visant à réduire les contractions utérines.
Dans certains cas (col très tonique, grande anxiété, antécédents de douleurs importantes), le ou la praticien·ne peut recourir à une anesthésie locale du col par injection ou spray, voire à une dilatation douce préalable. Il est utile de se prévoir un moment de repos après la pose, d’apporter une bouillotte et d’éviter les contraintes physiques importantes dans les heures qui suivent. Si les douleurs persistent au-delà de 24–48 heures, deviennent très intenses ou s’accompagnent de fièvre, il est recommandé de consulter rapidement afin de vérifier l’absence de complication.
Échographie de contrôle et vérification des fils à 6 semaines
Un contrôle est généralement proposé entre 4 et 12 semaines après la pose, parfois accompagné d’une échographie pelvienne. L’objectif est de vérifier que le stérilet est bien en place en position fundique, qu’il n’y a pas de signe d’infection et que les fils sont de longueur adaptée. Ce rendez-vous est aussi l’occasion de faire le point sur vos premiers cycles : abondance des règles, douleurs, spotting, ressenti général, éventuels effets sur la fatigue ou la vie sexuelle.
En dehors de ce contrôle médical, il est recommandé d’apprendre à palper soi-même les fils dans le vagin, idéalement après chaque période de règles. Si vous ne les sentez plus, s’ils paraissent beaucoup plus longs ou si vous percevez la base du stérilet, il faut consulter sans tarder, car cela peut traduire une expulsion partielle ou complète. En l’absence de problème particulier, le suivi se limite ensuite au contrôle gynécologique habituel, avec un rappel de la date de fin de validité du dispositif.
Retours d’expérience et témoignages de patientes porteuses de DIU cuivre
Satisfaction globale et taux de continuation à 1 an et 3 ans
Les études de satisfaction montrent que, malgré ses inconvénients potentiels, le stérilet en cuivre bénéficie d’un taux de continuation élevé. Selon les données disponibles, environ 80 % des femmes conservent leur DIU après un an, et près de 70 % sont encore utilisatrices à 3 ans, des chiffres nettement supérieurs à ceux observés pour la pilule. Ces taux traduisent une satisfaction globale importante, en particulier chez les femmes qui souhaitaient avant tout une contraception non hormonale et « sans y penser ».
Dans les témoignages, beaucoup de patientes décrivent une phase d’adaptation parfois délicate les premiers mois (règles plus abondantes, crampes, spotting), suivie d’une période de stabilisation où le dispositif se fait largement oublier. Pour certaines, le DIU cuivre est vécu comme une véritable libération après des années de pilule mal tolérée : libération mentale (plus d’oubli possible) et libération physique (retour d’un cycle spontané, d’une libido plus vive, disparition de certains effets secondaires hormonaux).
Adaptation aux cycles abondants et stratégies de gestion des règles hémorragiques
Les avis sont plus nuancés chez les femmes qui avaient déjà des règles naturellement abondantes ou douloureuses avant la pose. Pour elles, le stérilet en cuivre peut accentuer une problématique préexistante et rendre certains cycles particulièrement invalidants : fatigue accrue, besoin de changer de protection très fréquemment, appréhension des déplacements ou des activités sportives pendant les règles. Faut-il pour autant renoncer systématiquement au DIU cuivre dans ces situations ? Pas nécessairement, mais cela nécessite une information très claire en amont et un suivi attentif.
Plusieurs stratégies peuvent aider à mieux vivre ces règles plus abondantes : adaptation des protections (culottes menstruelles haute capacité, combinaison serviette + tampon ou cup en restant prudente), prise ponctuelle d’acide tranexamique sur avis médical pour réduire le flux, cures de fer préventives ou en cas de carence avérée, soutien micronutritionnel (vitamine C, zinc, alimentation riche en fer), voire approches complémentaires (phytothérapie, acupuncture) chez certaines. Si, malgré ces mesures, les saignements restent trop handicapants, la question du retrait ou du passage à un DIU hormonal, qui a tendance à réduire voire supprimer les règles, peut se poser.
Motifs de retrait prématuré et changement de méthode contraceptive
Les principales raisons de retrait prématuré du stérilet en cuivre rapportées dans la littérature et les enquêtes de terrain sont relativement constantes. En tête arrivent les troubles du cycle (ménorragies, douleurs importantes, spotting persistant), suivis par l’expulsion, le désir de grossesse et, plus rarement, les infections ou la suspicion d’intolérance au cuivre (fatigue inexpliquée, migraines, troubles de l’humeur chez des femmes déjà fragiles sur le plan micronutritionnel). Certaines patientes évoquent également une gêne psychologique à l’idée de porter un corps étranger dans l’utérus, gêne qui peut s’estomper avec le temps ou, au contraire, rester présente et inciter au retrait.
Dans la majorité des cas, le passage à une autre méthode (DIU hormonal, pilule, implant, symptothermie associée au préservatif, etc.) se fait sans difficulté majeure, à condition d’être accompagné et informé. L’essentiel est que chaque femme puisse ajuster sa contraception à son vécu et à ses priorités du moment : pour certaines, le DIU cuivre sera la solution idéale pendant des années ; pour d’autres, il ne représentera qu’une étape, utile pour comprendre ce qu’elles acceptent ou non en matière de cycle, de règles et de confort au quotidien.
