Les fractures d’orteils représentent une des blessures les plus courantes du pied, touchant particulièrement les sportifs et les personnes actives. Ces traumatismes osseux peuvent survenir dans des circonstances variées, allant du simple choc contre un meuble à des accidents plus graves impliquant des objets lourds. La complexité anatomique du pied, composé de 26 os différents, rend crucial le diagnostic précoce et précis de ces fractures pour éviter des complications à long terme. Savoir reconnaître les signes d’une fracture d’orteil et comprendre les modalités de prise en charge permet d’optimiser la récupération et de minimiser les risques de séquelles fonctionnelles.
Anatomie du cinquième métatarsien et mécanismes de fracture traumatique
Structure osseuse des phalanges proximale, médiane et distale
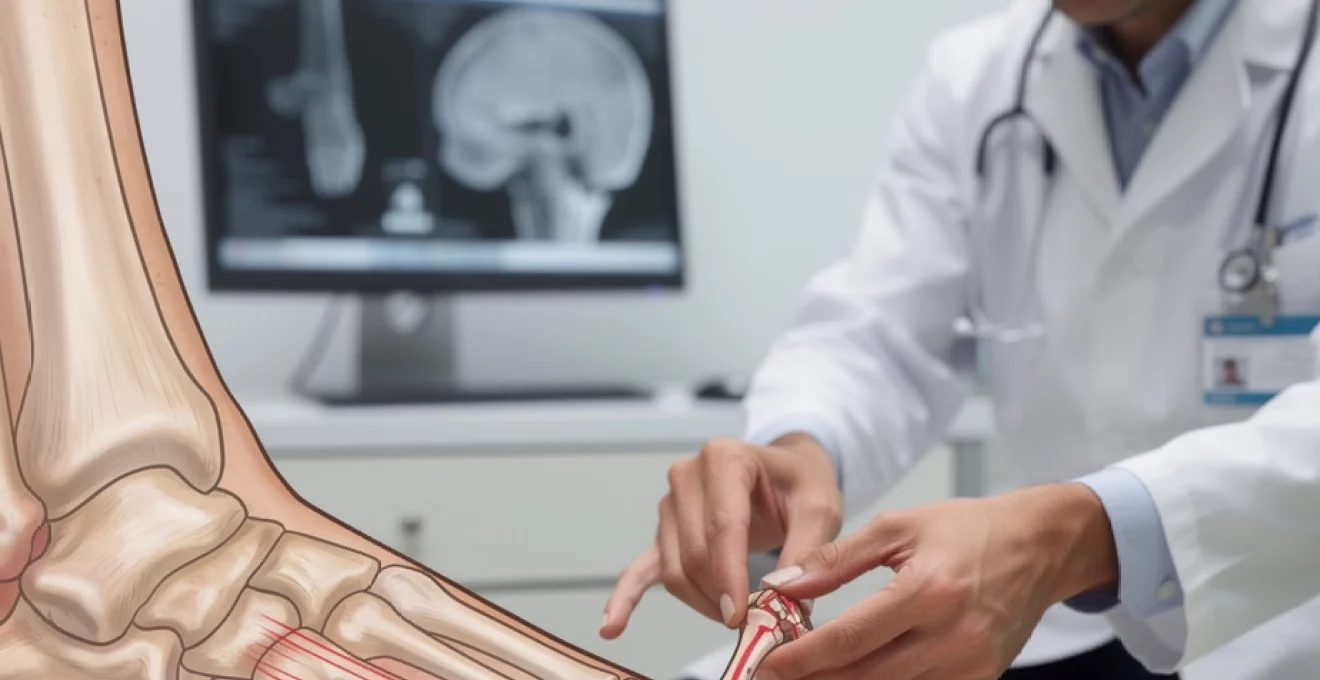
L’architecture osseuse des orteils suit un schéma précis où chaque doigt de pied, à l’exception du gros orteil, comprend trois phalanges distinctes. La phalange proximale constitue la base de l’orteil, s’articulant directement avec le métatarsien correspondant. Cette articulation métatarso-phalangienne joue un rôle fondamental dans la propulsion lors de la marche et absorbe une grande partie des contraintes mécaniques exercées sur l’avant-pied.
La phalange médiane représente le segment intermédiaire de l’orteil, particulièrement vulnérable aux traumatismes directs en raison de sa position exposée. Sa structure relativement fine la rend susceptible de se fracturer lors d’impacts même modérés. La phalange distale, quant à elle, supporte l’ongle et constitue la partie terminale de l’orteil, souvent impliquée dans les fractures par écrasement accompagnées d’hématomes sous-unguéaux caractéristiques.
Fractures de jones versus fractures de la base du cinquième métatarsien
La distinction entre les fractures de Jones et les autres fractures de la base du cinquième métatarsien revêt une importance capitale dans la stratégie thérapeutique. La fracture de Jones, décrite initialement par Sir Robert Jones, se localise dans la zone métaphysaire proximale du cinquième métatarsien, à environ 1,5 cm de l’articulation tarso-métatarsienne. Cette localisation particulière présente une vascularisation précaire, expliquant les difficultés de consolidation et les risques de pseudarthrose fréquemment observés.
Les fractures de la tubérosité du cinquième métatarsien, souvent confondues avec les fractures de Jones, surviennent généralement par mécanisme d’avulsion lors d’entorses latérales du pied. Le muscle court fibulaire, s’insérant sur cette tubérosité, génère une traction importante pouvant arracher ce fragment osseux. Cette différenciation anatomique influence directement le pronostic et les modalités thérapeutiques, les fractures de Jones nécessitant souvent une immobilisation prolongée ou une intervention chirurgicale.
Traumatismes par inversion du pied et lésions ligamentaires associées
Les mécanismes d’inversion du pied constituent une cause fréquente de fractures des orteils latéraux, particulièrement lors d’activités sportives. Ce mouvement de varus forcé génère des contraintes importantes sur le bord externe du pied, pouvant entraîner simultanément des lésions osseuses et ligamentaires. L’association fracture-entorse complique significativement le tableau clinique et nécessite une évaluation
complète avec des douleurs diffuses, une instabilité à la marche et parfois une difficulté à supporter la mise en charge. Sur le plan ligamentaire, les faisceaux latéraux de la cheville (ligament talo-fibulaire antérieur et ligament calcanéo-fibulaire) peuvent être distendus ou rompus, ce qui renforce la symptomatologie douloureuse. Il n’est pas rare que le patient décrive un « craquement » ou une sensation de dérobement au moment du traumatisme, évocateurs d’une lésion combinée osseuse et ligamentaire. L’examen clinique doit donc systématiquement inclure la recherche d’une laxité ligamentaire, en plus de l’évaluation de la douleur ciblée sur l’orteil ou le cinquième métatarsien.
Pour vous, cela signifie qu’un « simple faux pas » en torsion peut entraîner bien plus qu’une contusion banale du doigt de pied. En cas de gonflement rapide, de douleur vive sur le bord externe du pied et de difficulté à poser le pied au sol, une consultation rapide s’impose. Un diagnostic précis permettra de distinguer une entorse isolée d’une fracture associée et de proposer une prise en charge adaptée, afin de réduire le risque d’instabilité chronique de la cheville et de douleurs persistantes de l’avant-pied.
Différenciation entre fractures de stress et fractures aiguës
Les fractures de stress du pied et des orteils surviennent classiquement chez le sportif ou chez la personne qui augmente brutalement son volume de marche ou de course. Il s’agit de microfissures osseuses répétées, provoquées par des contraintes mécaniques modérées mais répétées, un peu comme un trombone que l’on plierait plusieurs fois jusqu’à ce qu’il cède. À l’inverse, la fracture aiguë se produit à la suite d’un choc unique, souvent violent, avec apparition immédiate d’une douleur intense et bien localisée.
Cliniquement, la fracture de stress du cinquième métatarsien ou des phalanges se manifeste par une douleur progressive, d’abord uniquement à l’effort puis parfois au repos, sans véritable traumatisme initial identifié. Le gonflement est souvent discret et l’hématome rare, ce qui peut retarder le diagnostic. La fracture aiguë d’orteil cassé, elle, s’accompagne volontiers d’un œdème franc, d’une coloration bleutée et d’une difficulté brutale à la marche. Vous hésitez entre « fatigue osseuse » et vrai choc cassant ? La chronologie des symptômes et la notion de traumatisme sont des éléments clés à communiquer au médecin.
Sur le plan radiologique, les fractures de stress sont parfois invisibles sur les clichés standards lors des premiers jours. On observe secondairement un épaississement de la corticale et une ligne de fracture fine, voire un cal osseux en formation au bout de 2 à 3 semaines. Dans les fractures aiguës, la ligne de fracture est généralement nette d’emblée, parfois avec déplacement ou arrachement osseux. Cette distinction est importante, car la prise en charge et le temps de consolidation d’un orteil cassé par stress répété diffèrent d’une fracture traumatique aiguë.
Signes cliniques pathognomoniques d’une fracture phalangienne
Œdème périarticulaire et hématome sous-unguéal caractéristique
Lorsqu’un orteil est cassé, les premiers signes visibles sont souvent l’œdème périarticulaire et l’apparition d’un hématome. Le doigt de pied augmente de volume en quelques minutes à quelques heures, la peau devient tendue, chaude, parfois luisante. Cet œdème traduit une réaction inflammatoire importante autour des articulations et de la zone de fracture, gênant rapidement le chaussage et la marche. Il peut s’étendre à l’orteil voisin, voire au dessus du pied, ce qui complique parfois l’auto-évaluation.
L’hématome sous-unguéal est particulièrement évocateur en cas de traumatisme par écrasement de la phalange distale. Le sang s’accumule sous l’ongle, qui prend une coloration noir violacé plus ou moins diffuse. Outre son aspect inquiétant, cet hématome est souvent très douloureux car la pression sous l’ongle augmente. Vous vous demandez si cet ongle noir signe forcément un orteil cassé ? Pas toujours, mais en présence d’une douleur vive à la pression osseuse et d’un traumatisme franc, la probabilité de fracture de la phalange distale est élevée.
Dans les fractures plus proximales, l’hématome peut être diffus, intéressant le dos de l’orteil et les faces latérales, avec parfois des ecchymoses remontant vers le pied. Ce tableau, associé à une douleur à la palpation ciblée sur l’os, doit pousser à consulter. En pratique, tout œdème massif et douloureux, surtout s’il est associé à un hématome sous-unguéal ou cutané étendu, doit faire suspecter un orteil cassé plutôt qu’une simple contusion.
Déformation angulaire visible et raccourcissement digital
La déformation angulaire est l’un des signes les plus frappants d’une fracture phalangienne déplacée. L’orteil peut apparaître tordu, dévié vers l’intérieur ou l’extérieur, ou encore présenter une marche d’escalier entre deux phalanges. Ce désaxement témoigne d’un déplacement des fragments osseux, souvent lié à la traction des tendons fléchisseurs et extenseurs. Dans certains cas, l’orteil semble plus court que son voisin, ce que l’on appelle un raccourcissement digital, résultant d’un chevauchement des fragments.
Pour l’œil non entraîné, cette déformation peut sembler modérée, surtout en présence d’un œdème important qui masque les reliefs osseux. Une astuce simple consiste à comparer l’axe de l’orteil douloureux avec celui du côté opposé : un angle anormal ou un écartement inhabituel entre les orteils est suspect. Vous remarquez que votre petit orteil ne pointe plus dans le même sens que les autres après un choc ? C’est un signe fort en faveur d’un orteil cassé, qui nécessite un avis médical rapide pour éviter une consolidation en mauvaise position.
Dans les déformations importantes, la réduction (remise en place) doit être effectuée par un professionnel de santé, parfois sous anesthésie locale pour limiter la douleur. Un réalignement précoce améliore nettement le pronostic fonctionnel et le résultat esthétique, en limitant le risque de douleurs chroniques dans la chaussure ou de conflits avec les orteils voisins.
Test de compression axiale et manœuvre de mise en charge
Le test de compression axiale est un geste clinique simple pour orienter le diagnostic d’orteil cassé. Il consiste à exercer une pression dans l’axe de l’orteil, en comprimant délicatement la phalange distale vers la base. En cas de fracture, cette manœuvre réveille une douleur vive et bien localisée sur la zone lésée, parfois à distance du point de pression. À l’inverse, dans une simple contusion des tissus mous, la douleur reste plus diffuse et moins intense lors de cette compression axiale.
La manœuvre de mise en charge, c’est-à-dire la tentative de poser le pied au sol et de marcher quelques pas, apporte également des informations. Une impossibilité totale de prendre appui sur l’avant-pied, malgré un délai de quelques heures et la prise d’antalgiques simples, oriente plutôt vers une fracture significative, notamment du gros orteil ou du cinquième rayon. Bien entendu, ce test doit être réalisé avec prudence : il n’est pas utile de se forcer à marcher si la douleur est insupportable. Le rôle du praticien est d’évaluer de manière progressive la tolérance à la mise en charge et d’adapter l’examen à l’intensité de la douleur.
Pour vous, ces tests ne sont pas à reproduire de façon répétée à la maison, au risque d’aggraver la douleur. En revanche, savoir que la douleur accentuée à la pression axiale et à l’appui est typique d’un orteil cassé vous aide à mieux comprendre l’examen réalisé en consultation et les raisons de la suspicion de fracture.
Évaluation de la mobilité articulaire métatarso-phalangienne
L’évaluation de la mobilité articulaire métatarso-phalangienne est une étape importante, notamment pour les fractures du gros orteil (hallux) qui joue un rôle majeur dans la propulsion à la marche. Le praticien mobilise doucement l’orteil en flexion et en extension, tout en observant l’amplitude, la douleur et la qualité du mouvement. Une raideur brutale, avec blocage douloureux de l’articulation, peut traduire une atteinte articulaire directe ou un hémarthrose (épanchement de sang dans l’articulation).
Dans les fractures extra-articulaires simples, la mobilité peut être conservée mais limitée par la douleur et l’œdème. À l’inverse, une douleur très localisée sur l’interligne métatarso-phalangien, accentuée lors de la flexion dorsale forcée, suggère une atteinte de la surface articulaire, parfois visible seulement sur des radiographies de bonne qualité. Pourquoi cette analyse est-elle si importante ? Parce qu’une atteinte mal traitée de l’articulation métatarso-phalangienne peut conduire à une arthrose précoce, source de douleurs chroniques et de gêne durable dans les chaussures.
Pour le patient, l’incapacité à plier ou à étendre l’orteil, même légèrement, plusieurs jours après le traumatisme, doit alerter. Dans ce cas, un bilan d’imagerie et une prise en charge spécifique, parfois avec immobilisation stricte, sont nécessaires pour préserver le cartilage et optimiser la récupération fonctionnelle.
Diagnostic différentiel radiologique et classification AO
Radiographies standard en incidences antéro-postérieure et oblique
La radiographie standard reste l’examen de première intention pour confirmer un orteil cassé. Elle est réalisée en général en incidences antéro-postérieure (face) et oblique, parfois complétées par une incidence de profil selon la localisation suspectée. Ces différentes vues permettent de visualiser la ligne de fracture, d’évaluer un éventuel déplacement des fragments et de vérifier l’intégrité des articulations voisines. Dans la pratique, un cliché de l’avant-pied incluant l’ensemble des orteils est souvent suffisant, sauf suspicion de lésion plus proximale du métatarse.
Les radiographies sont d’autant plus utiles en cas de traumatisme à haute énergie, de déformation visible ou de douleur persistante au-delà de quelques jours malgré un traitement de base (glace, repos, contention douce). Elles permettent également d’exclure d’autres diagnostics, comme une luxation interphalangienne isolée ou une lésion métatarsienne passée inaperçue. Il faut garder en tête qu’une radiographie normale n’exclut pas complètement une fracture de stress débutante, en particulier chez le sportif : dans ce cas, un contrôle ou un autre type d’imagerie pourra être envisagé si la douleur persiste.
Classification des fractures selon le système AO-ASIF
Le système de classification AO-ASIF est largement utilisé en traumatologie pour décrire précisément les fractures, y compris celles des phalanges et des métatarsiens. Il distingue notamment les fractures extra-articulaires, qui n’atteignent pas l’articulation, des fractures intra-articulaires, touchant la surface cartilagineuse. Au sein de ces grandes catégories, on décrit des fractures simples (une seule ligne de fracture), des fractures multifragmentaires (plusieurs fragments osseux) et des fractures avec déplacement ou rotation.
Dans le contexte d’un orteil cassé, cette classification permet au chirurgien orthopédiste de standardiser la description de la lésion et d’orienter le choix thérapeutique. Par exemple, une fracture simple extra-articulaire non déplacée de la phalange proximale relève d’un traitement conservateur par syndactylisation. En revanche, une fracture intra-articulaire comminutive de la tête de phalange, avec enfoncement, pourra justifier une réduction anatomique et une fixation par broches pour préserver la congruence articulaire.
Pour le patient, ces termes techniques peuvent sembler complexes, mais ils reflètent des nuances importantes en termes de pronostic. Une fracture classée comme simple et stable a de fortes chances de consolider correctement avec un traitement fonctionnel, alors qu’une fracture complexe et articulaire présente un risque plus élevé de raideur et d’arthrose si elle n’est pas prise en charge de manière optimale.
Tomodensitométrie pour les fractures articulaires complexes
La tomodensitométrie (TDM ou scanner) est indiquée dans certaines situations particulières, notamment pour les fractures articulaires complexes du gros orteil ou de la base des métatarsiens. Cet examen offre une visualisation en coupes fines de l’os et des surfaces articulaires, permettant d’identifier des fragments cachés, des enfoncements ou des traits de fracture non visibles sur les radiographies standard. Il est particulièrement utile lorsqu’une intervention chirurgicale est envisagée, afin de planifier avec précision la réduction et la fixation.
On y a recours, par exemple, en cas de suspicion de fracture de la base du premier métatarsien avec atteinte de l’articulation métatarso-phalangienne, ou de fracture complexe de la phalange proximale de l’hallux chez le sportif de haut niveau. Vous vous demandez si un scanner est vraiment nécessaire pour un « simple orteil cassé » ? Dans la grande majorité des cas, la réponse est non : la radiographie suffit. La TDM reste un examen de seconde intention, réservé aux tableaux atypiques ou aux projets opératoires, afin de s’assurer d’un repositionnement le plus anatomique possible des fragments.
Échographie musculo-squelettique en urgence traumatologique
L’échographie musculo-squelettique se développe de plus en plus en urgence traumatologique, y compris pour les pathologies du pied. Bien qu’elle ne soit pas l’examen de référence pour visualiser les fractures minimes, elle permet d’identifier certains traits de fracture corticaux, des hématomes profonds, des ruptures tendineuses associées ou encore des corps étrangers en cas de plaie. L’échographie est particulièrement intéressante pour l’étude des tissus mous (tendons, ligaments, capsules articulaires) autour d’un orteil cassé, notamment après un traumatisme complexe.
Dans un service d’urgences bien équipé, l’échographie peut ainsi compléter la radiographie lorsque l’on suspecte une lésion associée, par exemple une rupture partielle du tendon extenseur de l’hallux ou une lésion capsulo-ligamentaire importante. Elle présente l’avantage d’être non irradiante, dynamique et immédiate, ce qui en fait un outil complémentaire intéressant pour affiner le diagnostic sans retarder la prise en charge. Pour vous, cela signifie qu’un examen échographique à côté de la radio n’est pas un « luxe », mais parfois un moyen précis de comprendre pourquoi la douleur persiste ou pourquoi la mobilité reste limitée malgré un traitement correctement suivi.
Protocoles thérapeutiques selon le type de fracture
Le choix du traitement d’un orteil cassé dépend avant tout du type de fracture (simple ou complexe), de sa localisation (gros orteil versus petits orteils), de l’existence ou non d’un déplacement et des besoins fonctionnels du patient. Dans la grande majorité des cas, une fracture phalangienne non déplacée est traitée de façon conservatrice, sans chirurgie. Le protocole classique associe le GREC (glace, repos, élévation, contention), une syndactylisation de l’orteil fracturé avec un orteil sain voisin, et parfois le port d’une chaussure à semelle rigide pour protéger l’avant-pied.
La syndactylisation consiste à solidariser l’orteil cassé à son voisin à l’aide de bandes adhésives, en interposant une compresse ou un coton entre les deux pour éviter les macérations. Ce « strapping » limite les mouvements douloureux, stabilise l’axe de l’orteil et favorise la consolidation osseuse. Pour le gros orteil, dont le rôle est capital dans la marche, une chaussure ou une botte orthopédique à semelle rigide est souvent recommandée pour une durée de 3 à 6 semaines, avec réduction des appuis et parfois usage de béquilles si la douleur est trop forte.
Les fractures déplacées, angulaires ou raccourcies requièrent le plus souvent une réduction, parfois en urgence. Celle-ci peut être réalisée en externe (manipulation) sous anesthésie locale, suivie d’une contention stricte (bandage, résine courte, botte de marche). Dans les fractures complexes, intra-articulaires, ouvertes ou instables, une intervention chirurgicale est discutée : des broches, vis ou mini-plaques peuvent être utilisées pour maintenir l’os en bonne position le temps de la consolidation. Le recours à la chirurgie est plus fréquent pour les fractures de l’hallux ou du cinquième métatarsien, surtout chez les sportifs ou les personnes ayant de fortes exigences fonctionnelles.
Sur le plan médicamenteux, des antalgiques (paracétamol) et éventuellement des anti-inflammatoires non stéroïdiens sont prescrits pour contrôler la douleur et l’œdème, en respectant les contre-indications individuelles. Il est essentiel de suivre les recommandations de durée d’immobilisation : reprendre trop tôt une activité intense ou un sport d’impact augmente le risque de retard de consolidation ou de récidive de fracture. En moyenne, le délai de consolidation d’un orteil cassé est de 4 à 6 semaines, mais la reprise sportive complète peut nécessiter 8 à 10 semaines selon la sévérité de la lésion et la qualité de la rééducation.
Complications post-traumatiques et séquelles fonctionnelles
Même si la plupart des fractures d’orteils évoluent favorablement, certaines complications peuvent survenir et justifient une surveillance. La plus fréquente est la cal vicieux, c’est-à-dire une consolidation en mauvaise position, notamment en cas de déformation angulaire non ou mal réduite. Cette situation peut entraîner des conflits entre orteils, des douleurs dans la chaussure, des cors ou durillons récidivants et une gêne esthétique parfois importante. Le risque de cal vicieux est plus élevé lorsque l’orteil cassé n’a pas été immobilisé correctement ou lorsque l’appui a été repris trop précocement.
Une autre complication redoutée est la pseudarthrose, c’est-à-dire l’absence de consolidation au-delà des délais habituels. Elle demeure rare pour les phalanges, mais plus fréquente au niveau de certaines régions comme la zone de Jones du cinquième métatarsien, où la vascularisation est précaire. Le patient continue alors de ressentir une douleur à l’effort, parfois localisée au même point que lors du traumatisme initial, plusieurs mois après l’accident. D’autres complications incluent la raideur articulaire, en particulier de l’articulation métatarso-phalangienne du gros orteil, et le développement d’une arthrose secondaire avec douleurs mécaniques à la marche.
Il faut également mentionner le risque de troubles unguéaux après une fracture de la phalange distale avec hématome sous-unguéal important ou lésion de la matrice de l’ongle. Des ongles déformés, épaissis ou qui repoussent mal peuvent apparaître, parfois associés à des infections locales si les soins initiaux ont été insuffisants. Dans les fractures ouvertes ou compliquées de plaie, le risque infectieux est plus élevé et nécessite une prise en charge spécifique (nettoyage chirurgical, antibiothérapie). Enfin, chez certains patients, une douleur chronique neuropathique ou un syndrome douloureux régional complexe (SDRC) peut se développer, avec hypersensibilité, troubles vasomoteurs et raideur diffuse du pied.
Pour limiter ces séquelles, un suivi régulier, le respect des consignes de mise en charge, une rééducation précoce mais encadrée et une adaptation des chaussures sont essentiels. En cas de douleur persistante, de déformation progressive ou de gêne fonctionnelle marquée plusieurs mois après un orteil cassé, il est recommandé de reconsulter un spécialiste : une prise en charge secondaire (orthèse, infiltration, voire chirurgie correctrice) peut alors améliorer nettement la qualité de vie.
Rééducation kinésithérapique et récupération de la proprioception plantaire
La rééducation kinésithérapique joue un rôle clé dans la récupération d’un orteil cassé, en particulier lorsque la fracture a concerné le gros orteil, qu’elle a nécessité une immobilisation prolongée ou une chirurgie. L’objectif principal est de restaurer la mobilité articulaire, de renforcer les muscles intrinsèques du pied et de retrouver une marche fluide et indolore. Après la phase de consolidation osseuse initiale, le kinésithérapeute commence par des mobilisations douces des articulations interphalangiennes et métatarso-phalangiennes, en respectant la douleur et l’état de l’os.
Progressivement, des exercices de renforcement des muscles fléchisseurs et extenseurs des orteils sont introduits : flexions contre résistance avec élastique, prise d’objets légers avec les orteils, marche sur terrain souple, puis sur la pointe et sur les talons. La proprioception plantaire, c’est-à-dire la capacité du pied à percevoir sa position dans l’espace, est travaillée à l’aide de supports instables (coussins, plateaux d’équilibre, tapis en mousse), d’exercices en appui unipodal et de variations de surface. Comme un « GPS interne » du pied, cette proprioception doit être recalibrée après un traumatisme pour prévenir les entorses et les déséquilibres à la marche ou à la course.
Dans le cas des sportifs, la rééducation intègre aussi des exercices de reprise progressive de la course, des changements de direction, des sauts et des appuis spécifiques au geste sportif (football, course à pied, danse, etc.). Des conseils de chaussage, de semelles orthopédiques ou de modification des appuis peuvent être donnés pour répartir plus harmonieusement les contraintes sur l’avant-pied. Vous vous demandez combien de temps dure cette phase ? Selon la gravité de la fracture et le niveau d’activité souhaité, la rééducation d’un orteil cassé peut s’étendre sur 4 à 8 semaines, parfois plus pour les sportifs de haut niveau.
Enfin, la prise en charge kinésithérapique ne se limite pas au seul orteil fracturé. Le thérapeute évalue la chaîne fonctionnelle complète : cheville, genou, hanche, posture globale. Un appui modifié à cause de la douleur peut en effet entraîner, à moyen terme, des douleurs de genou, de hanche ou de dos. En travaillant à la fois la mobilité, la force et la proprioception, la rééducation permet de retrouver un schéma de marche naturel, de reprendre les activités quotidiennes et sportives en sécurité et de réduire au minimum le risque de séquelles à long terme après une fracture d’orteil.
